Злокачественные клетки
Злокачественные клетки или малигниризованные клетки — это опухолевые клетки, обладающие не только тканевым, но и клеточным атипизмом, в значительной степени утратившие тканевую специфичность и обладающие способностью к безостановочному неконтролируемому размножению, метастазированию.
Для злокачественных клеток характерны:
- незрелость, недифференцированность или низкая степень дифференцировки.
- способность вырабатывать вещества, угнетающие противоопухолевый иммунитет (токсины) и вещества, индуцирующие ангиогенез в опухоли.
- ускоренный метаболизм и вследствие его повышенная потребность в энергии и питательных веществах.
- дефектность, неполноценность или неэффективность метаболизма, например повышенное образование молочной кислоты в результате интенсивного анаэробного гликолиза при сравнительно малой интенсивности более эффективного аэробного окисления.
- способность «ускользать» от иммунологического контроля организма при помощи особых механизмов «обмана» иммунокомпетентных клеток.
- пониженная по сравнению с нормальными клетками устойчивость к различным неблагоприятным воздействиям, в частности, к воздействию ионизирующих излучений и цитотоксических ядов.
- склонность к быстрому делению с малым T1/2 и часто с различными дефектами и нарушениями нормального протекания митоза (атипичные митозы)
- малое время покоя клетки (малая продолжительность интерфазы) и большой процент интенсивно делящихся клеток в общей массе опухоли.
- изменённый по сравнению с нормальными клетками процент спонтанных апоптозов, или смертей, опухолевых клеток — либо пониженный (что приводит к накоплению генетических дефектов, при которых нормальные клетки бы погибли, и приобретению за их счёт новых свойств), либо повышенный, компенсируемый очень быстрым делением.
Во многих случаях в злокачественных клетках выявляют те или иные, порой тонкие, порой достаточно грубые, генетические и хромосомные аномалии. Некоторые из этих аномалий очень типичны для определённых типов злокачественных клеток и являются одной из причин злокачественной трансформации. Количество таких генетических аномалий злокачественных клеток, о которых мы уже точно знаем, что они и есть действительная причина злокачественной трансформации клетки, постоянно растёт по мере углубления наших знаний. Даже разработаны некоторые лекарства, избирательно уничтожающие клон злокачественных клеток, несущий определённый генетический дефект. Примером могут служить препараты Иматиниб (Гливек) или дазатиниб, высокоэффективные при хроническом миелоидном лейкозе и специфически воздействующие на определённый генетический дефект, характерный для лейкозных клеток именно при этом типе лейкоза.
Источник: wiki2.org
Классификация TNM
В большинстве случаев, для того чтобы установить стадию рака, ориентируются на три характеристики злокачественной опухоли, которые соответствуют трем буквам аббревиатуры TNM. К каждой букве приписывают индекс в виде цифры или специального обозначения.

T — tumor. Эта буква обозначает первичную опухоль, ее размеры, прорастание в стенку органа, соседние ткани:
- TX — первичную опухоль не удается оценить.
- Tis — «рак на месте» (in situ). Это самая ранняя стадия, когда опухоль очень мала и не прорастает в соседние ткани. Считается, что она находится в состоянии равновесия: новые опухолевые клетки образуются с той же скоростью, что погибают старые.
- T0 — первичная опухоль не обнаруживается.
- T1-T4 — цифра увеличивается параллельно размерам опухоли.
N — nodus. Когда раковые клетки отрываются от первичной опухоли и мигрируют с током лимфы, в первую очередь они попадают в близлежащие (регионарные) лимфатические узлы. Можно сказать, что это первые баррикады на пути распространения рака в организме. В зависимости от того, обнаружены ли опухолевые клетки в регионарных лимфатических узлах, N может принимать значения:
- NX — не удается оценить регионарные лимфоузлы.
- N0 — регионарные лимфатические узлы «чистые».
- N1-N3 — в регионарных лимфоузлах обнаружены раковые клетки. Увеличение цифры соответствует большей вовлеченности лимфатических узлов.
M — metastasis. Эта буква показывает, обнаружены ли в теле больного отдаленные метастазы — вторичные очаги в различных органах:
- M0 — отдаленных метастазов нет.
- M1 — обнаружены отдаленные метастазы.
Классификация TNM применима для большинства видов рака. Она позволяет очень подробно описывать злокачественные опухоли. В пределах основных групп выделяют подгруппы, их обозначают с помощью букв, например: T1a, T1b, T1c.
Однако, зачастую система TNM оказывается слишком громоздкой и не совсем удобной. Существует ее упрощенный вариант, когда возможные сочетания значений T, N и M сводят к пяти стадиям.
Стадии злокачественной опухоли
Часто онкологи обозначают стадию рака римской цифрой от I до IV. Эта классификация основана на TNM, но она проще и зачастую удобнее:
- Стадия 0 — «рак на месте».
- Стадии I–III — локальное распространение. Опухоль может иметь различные размеры, на разную глубину прорастать в стенку органа, распространяться в соседние ткани или регионарные лимфоузлы.
- Стадия IV — рак с отдаленными метастазами.

Это очень приблизительное описание стадий. Деление зависит от типа рака, от того, в каком органе он находится. Для того чтобы обозначить подстадию, к букве приписывают цифру. Например, стадия I может делиться на подстадии IA и IB.
Сторожевой лимфатический узел
Когда хирург оперирует онкологического пациента, зачастую ему приходится решать сложную задачу: стоит ли удалять регионарные лимфатические узлы? Если в них есть раковые клетки, и они будут оставлены в организме больного, произойдет рецидив. Если же удалить «чистые» лимфоузлы, это чревато осложнением в виде лимфедемы — отека на руке или ноге из-за нарушения оттока лимфы.
Раньше врачи нередко предпочитали меньшее из зол и удаляли лимфатические узлы «на всякий случай». Современные хирурги уже не действуют вслепую и могут более точно определить показания к лимфодиссекции. Это стало возможно благодаря появлению сентинель-биопсии или биопсии сторожевого лимфатического узла.
Сторожевым называется лимфатический узел (или группа лимфатических узлов), который первым принимает лимфу, оттекающую от злокачественной опухоли. Его можно обнаружить во время операции: для этого нужно ввести в опухоль флуоресцентный краситель или препарат с радиоактивной меткой. Препарат проникает в лимфатические сосуды, затем в сигнальный лимфоузел и «прокрашивает» его. Лимфатический узел удаляют и проверяют, нет ли в нем раковых клеток.
Для обозначения состояния сигнального лимфоузла используют специальную классификацию:
- pNX(sn) — не удается оценить лимфатический узел.
- pN0(sn) — в сторожевом лимфоузле нет раковых клеток.
- pN1(sn) — сторожевой лимфоузел поражен раковыми клетками.
Если в сигнальном лимфоузле обнаружена опухолевая ткань — это показание к удалению регионарных лимфоузлов.
Степень злокачественности
Злокачественность и степень дифференцировки — два показателя, которые тесно взаимосвязаны. Они описывают внешний вид раковых клеток под микроскопом. Степень дифференцировки показывает, насколько раковая клетка отличается от здоровой. Если она высокая — опухолевая ткань похожа на здоровую. Низкодифференцированные раковые клетки полностью теряют сходство с нормальными.

Чем ниже степень дифференцировки и выше злокачественность, тем агрессивнее ведет себя рак и быстрее распространяется в организме. Для оценки используют гистологическую классификацию:
- GX — не удается определить степень дифференцировки опухоли;
- G1 — высокая степень дифференцировки;
- G2 — средняя степень дифференцировки;
- G3 — низкая степень дифференцировки;
- G4 — недифференцированная злокачественная опухоль.
Шкала Глисона при раке простаты
Для того чтобы оценить степень злокачественности и агрессивности рака предстательной железы, используют шкалу Глисона, разработанную в 1960-х годах. В зависимости от того, как опухолевая ткань выглядит под микроскопом, ей присваивают оценку от 1 до 5. Чем ниже оценка, тем более высокодифференцированными и менее злокачественными являются клетки. Патологоанатом должен выявить два преобладающих типа ткани и выставить две оценки. Итоговая сумма баллов может колебаться от 2 до 10. Чем она больше, тем агрессивнее ведет себя опухоль, и выше риски.
Классификации рака печени
Классификация TNM не очень хорошо отражает течение злокачественных опухолей печени, поэтому в разных странах были созданы специальные классификации печеночно-клеточного рака. Например, многие врачи используют Барселонскую клиническую классификацию. В ее рамках выделяют следующие стадии рака печени:

- Стадия 0 — очень ранний рак. Размер опухоли менее 2 см, она не прорастает в сосуды, нет сателлитных (добавочных) очагов. Больной чувствует себя хорошо, функция печени удовлетворительная.
- Стадия A — ранний рак. Имеется единичная опухоль размерами 2–5 см либо не более трех опухолей размерами до 3 см. Функция печени удовлетворительная, симптомов нет.
- Стадия B — промежуточная. В печени много узлов, но они не прорастают в кровеносные сосуды, больной не предъявляет жалоб.
- Стадия C — распространенный рак. Ухудшается функция печени, из-за этого появляются симптомы. Опухоли прорастают в кровеносные сосуды, либо раковые клетки распространяются в регионарные лимфоузлы, возникают отдаленные метастазы.
- Стадия D — поздний рак. Состояние пациента сильно ухудшается, печень не может адекватно справляться со своими функциями.
В некоторых странах практикуется классификация итальянской программы по изучению рака печени (CLIP). В ней учитывается четыре фактора: состояние функции печени, распространение опухолевых очагов (больше или меньше половины печени), уровень альфа-фетопротеина (опухолевый маркер) и наличие тромбоза портальной вены. По каждому показателю врач выставляет оценку 0, 1 или 2 балла. Выживаемость пациентов зависит от суммы баллов:
- 0 — 42,5 месяца.
- 1 — 32 месяца.
- 2 — 16,5 месяца.
- 3 — 4,5 месяца.
- 4 — 2,5 месяца.
- 5–6 — 1 месяц.
В соответствии с системой CLIP, всех больных печеночно-клеточным раком можно поделить на две группы: 0–2 балла — значительно более благоприятный прогноз; более 2 баллов — значительно менее благоприятный прогноз.
В 1985 году была предложена классификация Okuda, в которой учитываются: степень поражения печени, наличие асцита (скопления жидкости в брюшной полости), изменение уровня альбумина и билирубина в крови. В соответствии с классификацией Okuda, выделяют три стадии рака печени:
- I стадия: опухоль распространилась менее чем на половину печени, асцита нет, уровень альбумина умеренно снижен, билирубин повышен.
- II стадия: выявляются 1–2 признака прогрессирования процесса (поражение более половины печени, асцит, снижение альбумина менее 3 мг/дл, повышение билирубина более 3 мг/дл).
- III стадия: выявляются 3–4 признака прогрессирования.
Почему важно установить стадию злокачественной опухоли?

Знание стадии рака по TNM и другим системам помогает онкологу решать важные задачи:
- Правильно спланировать лечение.
- Определить прогноз.
- Проконтролировать, насколько эффективно работает лечение.
- Оценивать поведение опухоли в динамике.
Единые классификации помогают врачам из разных клиник и стран «разговаривать на одном языке». Видя стадию опухоли, диагностированную в другой клинике, онколог четко понимает, что это значит, и как дальше работать с пациентом.
Источник: mednavi.ru
Ингибиторы и тирозинкиазы. В здоровой ткани клетки развиваются и делятся в строгом режиме. Если этот процесс прерывается, может возникнуть рак.

Иммунная система имеет одну проблему: Она часто не может различать раковые и здоровые клетки. Если это распознавание «друг-враг» не функционирует, то, во-первых, раковые клетки не распознаются, а во вторых, они не атакуются иммунной системой и, соответственно, не уничтожаются, поэтому рак может длительное время оставаться незамеченным и прогрессировать.
Это означает также, что раковые клетки должны отличаться от здоровых клеток, как минимум, в одной из характеристик, иначе иммунная система распознавала бы опасность и различала бы между раковыми и здоровыми клетками – тем самым она могла мы препятствовать необузданному росту опухоли.
Все дело в особенностях мутации
Клетки нашего организма построены из определенных белков. Медики называют их протеинами. В зависимости от того, какую функцию берет на себя белок в клетке, он может иметь определенное строение. Планы строительства для различных протеинов заложены в генах человека, которые находятся на хромосомах.
Хромосомы расположены в клеточном ядре каждой клетки и несут в себе всю общую и индивидуальную информацию живого организма. При делении клетки вся наследственная информация должна копироваться для новой клетки. В ходе этого процесса могут возникать ошибки, которые, в основном, распознаются организмом, а затем исправляются или устраняются.
Если это не удается, то в таком случае врачи говорят о так называемой мутации. Если эти мутации ведут к неконтролируемому и сначала необнаруженному росту, — речь идет о раке.
За последние годы медики смогли обнаружить характерные для определенных видов рака мутации или изменения, которые способствуют росту опухолей. При наличии таких мутаций существует возможность разработки так называемых целенаправленных медикаментов.
Перенос энергии как механизм запуска заболевания
Сигналы роста в клетке вызываются, в том числе, так называемыми тирозинкиназами. Если к этим белкам прикрепляются определенные тирозинкиназы из содержимого клетки, то тирозинкиназы переносят эту энергию в сигнальные вещества. Затем эти сигнальные вещества со своей стороны при помощи этой переданной энергии вызывают сложные сигнальные цепочки в направлении ядра клетки. Они отвечают за контролированный рост клетки и ее упорядоченное деление.
При хроническом миелоидном лейкозе, например, тирозинкиназы могут быть настолько измененными, что они переносят энергию сигнальным веществам в клетке абсолютно неконтролируемо и тем самым вызывают абсолютно неконтролируемые сигналы роста и деления. Результатам этого является то, что кровяные клетки беспрепятственно размножаются. Ученые называют эту мутацию BCR-ABL-тирозинкиназой. Это изменение было идентифицировано учеными в качестве цели для возможной терапии рака.
Занять места связывания
После того, как у пациентов с раковыми заболеваниями были обнаружены изменения в тирозинкиназах, ученые и врачи разработали медикаменты, которые могут воспрепятствовать этому переносу энергии тирозинкиназы. Необходимо было разработать вещество, которое войдет точно в место связывания BCR-ABL-тирозинкиназы и тем самым блокирует ее. «Эти лекарственные препараты должны обладать такими свойствами, чтобы они могли в неповрежденном виде проникнуть в пораженные клетки и занять собой места связывания. Это делает этот простой принцип действия невероятно сложным на практике», — говорит Профессор, Доктор медицинских наук Борис Пфаффенбах руководитель Клиники гастроэнтерологии, онкологии и общей внутренней медицины Городской Клинической больницы г. Золинген, Германия. Ингибиторы тирозинкиназы это молекулы, которые проникают в раковые клетки через стенки клеток. После этого носители энергии больше не могут с ними связываться, энергия больше не может переноситься, а сигналы роста больше не могут вызываться. Таким образом, сигналы роста мутировавших тирозинкиназ остаются неактивными. «Сигнальные цепочки и мутировавшие протеины не всегда идентичны при различных видах рака и их подвидах. Только сам принцип остается тем же», — говорит профессор Пфаффенбах. — «Поэтому отдельные ингибиторы тирозинкиназ могут применяться только для отельных видов рака».
Что готовит нам будущее?
Часто ингибиторы тирозинкиназ настолько эффективны при хроническом миелоидном лейкозе, что пациенты с этим заболеванием могут вести практически нормальный образ жизни. «Нам приходится давать пациентам советы и вспомогательную информацию, чтобы они не забывали принимать медикаменты. После окончания приема лекарственных препаратов болезнь может возникнуть снова. Исследования по прекращению приема медикаментов должны помочь понять, можно ли отказаться от длительной медикаментозной терапии и когда это можно делать. Ингибиторы тирозинкиназ относятся к целенаправленным методам лечения при раке», — говорит профессор Пфаффенбах. — «В настоящее время к применению допущен целый ряд медикаментов. Они могут применяться при многих видах рака, а их применение обещает успех в лечении».
Источник: international-office-solingen.de
Почему рак так называется
То что пациенты называют раком, на языке медицины означает онкологическое заболевание или злокачественную опухоль. Опухоль, неоплазия или новообразование — это скопление атипичных, неправильных клеток, которые бесконтрольно делятся и отказываются умирать.
Древнегреческий врач и философ Гиппократ одним из первых описал злокачественные новообразования. В своих трудах он дал им название karkinos, что в переводе с греческого означает «рак»: в разрезе крупные опухоли напоминали ему раков.
Позже древнеримский врач Корнелий Цельс перевел термин на латинский язык — так появилось современное название cancer. Другой римский медик и хирург Клавдий Гален описывал доброкачественные опухоли словом oncos. Сегодня онкология — наука, которая изучает механизм образования доброкачественных и злокачественных опухолей, методы их профилактики и принципы лечения.
В медицинской среде «рак» — это только карцинома, злокачественная опухоль из эпителиальной ткани.
Помимо карциномы к злокачественным опухолям относится саркома, меланома, лейкоз и лимфома. Саркома — злокачественная опухоль из соединительной ткани. К соединительной ткани относятся мышцы, связки, хрящи, суставы, кости, сухожилия, глубокие слои кожи. Меланома — злокачественная опухоль из меланоцитов (клеток кожи). Лейкоз или лейкемия — злокачественное новообразование кроветворной ткани, а лимфома — лимфатической.
Как и почему появляется рак
Все органы и ткани человека состоят из клеток. И почти все клетки делятся и обновляются: в разных тканях с разной скоростью. Новые клетки заменяют поврежденные старые. Поврежденная клетка «понимает», что больше не принесет организму пользу, и запускает программу гибели — апоптоз: клетка совершает добровольный суицид и уступает место здоровой.
Во время деления из-за воздействия разных факторов в ДНК клеток возникают ошибки: генетические варианты или мутации. Они накапливаются в клетках тела на протяжении всей жизни. Представьте, что в одной клетке одновременно или последовательно случилось несколько мутаций. Первая затронула гены, которые отвечают за правильное деление, а вторая — нарушила механизм запуска исправления ошибок во время деления.
Если эти две мутации встретятся, то мы получим клетку, которая постоянно делится и отказывается умирать. Такая клетка и дает начало опухоли.
Вероятность, что это случится, увеличивается с возрастом. Поэтому раком чаще болеют пожилые люди. Бессмертные клетки продолжают делится — и опухоль растет. Скопление клеток перерастает в дисплазию — нетипичное для ткани новообразование. Как только оно прорастает в соседние ткани, его считают злокачественным.
Не все опухоли являются злокачественными. Доброкачественные опухоли отличаются тем, что частично или полностью сохраняют свою функцию. Они медленно делятся, корректнее копируют ДНК и остаются похожими на клетки исходной ткани.
В доброкачественной опухоли продолжает работать репарация: механизм исправления ошибок в ДНК. Там не происходит такого количества мутаций, поэтому такая опухоль легко поддается хирургическому лечению. Но из-за дополнительных мутаций клетки доброкачественных образований могут превратиться в злокачественные. Например, из-за воздействия ультрафиолета родинки могут переродиться в меланому (злокачественное новообразование кожи).
Этапы развития рака
В злокачественной клетке продолжают происходить повреждения ДНК, но они не восстанавливаются. Клетка тратит все ресурсы на бесконечное деление. Из-за постоянных мутаций в опухоли появляются клетки с самыми разными формами и свойствами.
В 5% случаев клетки опухоли меняются так сильно, что нельзя понять, из какой ткани они произошли.
Злокачественная опухоль не может расти, пока не получит доступ к питательным веществам. Поэтому клетки опухоли выделяют вещества, стимулирующие рост сети капилляров. Так клетки опухоли получают доступ к питательным веществам, начинают прорастать в окружающие ткани и разрушать их.

Со временем в результате отбора появляется клетка способная открепиться от опухоли, найти подходящее место для вторичного очага, чтобы начать делиться в новой среде. Так формируется метастаз: вторичный очаг роста злокачественной опухоли.
Злокачественные клетки метастазов выделяют специальные вещества, которые позволяют им двигаться, разрушать клетки других тканей и прятаться от иммунной системы. Они попадают в кровеносные и лимфатические сосуды и перемещаются по организму в поисках подходящих тканей, чтобы осесть и начать делиться.

У разных видов злокачественных опухолей есть любимые места для метастазирования. Например, рак молочной железы часто метастазирует в легкие, печень, кости и головной мозг. Но название болезни всегда связано с первичной опухолью и не зависит от мест метастазирования.
Как бороться с раком и почему иммунитет не справляется
Организм реагирует на опухоли и пытается справиться с ними. Пока иммунные клетки могут определить клетки опухоли, они их уничтожают. Но в опухоли постоянно происходят мутации и некоторые злокачественные клетки со временем начинают маскироваться. А некоторые со временем учатся отражать атаку клеток иммунной системы и подавляют иммунитет. В итоге организм не может самостоятельно справиться с опухолью.
Злокачественная опухоль кажется монстром, который использует все силы и функции организма себе во благо. Но не стоит забывать, что появление этого монстра можно предотвратить, если знать о своих рисках и мерах профилактики.
Например, риск развития рака легкого у курильщиков в 15-30 раз выше, чем у некурящих.
Кроме профилактики важно проходить регулярные обследования, чтобы диагностировать злокачественное новообразование на ранней стадии. Пока опухоль не успела распространиться в другие ткани и органы, она поддается лечению.
«Важно не наделять опухоль признаками сознания: это просто процесс эволюционной борьбы, в котором встречаются высочайшая изменчивость клеток и жестокий естественный отбор,» — говорит Владислав Милейко, директор научного центра ОнкоАтлас.
На заметку
- То что пациенты называют раком, на языке медицины означает онкологическое заболевание или злокачественную опухоль. Это скопление атипичных, неправильных клеток, которые бесконтрольно делятся и отказываются умирать.
- В медицинской среде «рак» — это только карцинома, злокачественная опухоль из эпителиальной ткани. Еще к злокачественным опухолям относится саркома, меланома, лейкоз и лимфома.
- Как только клетки опухоли получают доступ к питательным веществам и начинают прорастать в соседние ткани, она считается злокачественной.
- Со временем в ней появляются клетки, способные подавить иммунитет и клетки, образующие метастазы. Поэтому рак непросто лечить.
- Защитить себя от рака можно мерами профилактики: например, отказом от курения и защитой от ультрафиолета. А регулярные медицинские осмотры помогут диагностировать злокачественное образование на ранней стадии: тогда его проще вылечить.
В следующей статье Атлас подробно расскажет, как снизить риски развития злокачественных новообразований, а также даст инструкцию, когда и какие обследования проходить, чтобы обезопасить себя.
Источник: atlas.ru
Чем раковые клетки отличаются от нормальных?
Для того чтобы организм человека правильно работал как единое целое, каждая клетка в нем должна подчиняться общим правилам и обладать некоторыми основополагающими свойствами:
- находиться в отведенном ей месте: это обеспечивается за счет клеточной адгезии, то есть способности клеток «слипаться» между собой;
- размножаться только тогда, когда это необходимо;
- специализироваться на выполнении определенных функций: для этого каждая клетка сознательно себя ограничивает, активирует одни гены и «отключает» другие;
- «чинить» свою ДНК, если в ней произошли «поломки», мутации;
- совершить «самоубийство», если в ней произошли непоправимые патологические изменения, или если она «состарилась».
Во многом эти функции обеспечиваются за счет того, что клетки в организме постоянно «общаются» между собой и реагируют на определенные сигнальные молекулы. Раковая клетка эти сигналы игнорирует. Она начинает жить так, как будто она тут одна и не должна считаться с интересами соседей:
Не перестает размножаться. Сколько бы своих копий ни создала опухолевая клетка, она не останавится. Злокачественная опухоль постоянно растет и распространяется в организме.
Не слипается с соседними клетками. На поверхности «бунтарей» исчезают молекулы, которые удерживают их в нужном месте среди соседей. За счет этого раковая клетка может отрываться от первичной опухоли и путешествовать по организму. Во время этого путешествия она погибает или оседает в каком-нибудь органе, создает свои клоны и образует новый опухолевый очаг — метастаз.
Не специализируются. Раковая клетка не становится специализированной и не выполняет полезные для организма функции. Процесс клеточной специализации называется дифференцировкой. Чем ниже степень дифференцировки, тем агрессивнее ведет себя рак.
Не «ремонтируют» свою ДНК. В итоге в опухолевых клетках накапливается все больше мутаций, они становятся менее дифференцированными и быстрее размножаются. Они не подвержены апоптозу — запрограммированной клеточной смерти.
При предраковых состояниях клетки тоже теряют свойства нормальных. Но они отличаются и от раковых, в первую очередь тем, что не могут распространяться в организме.
Особая разновидность злокачественных опухолей — так называемый «рак на месте» (in situ). Клетки уже являются раковыми, но пока еще не распространились за пределы своей изначальной локализации. Технически карцинома in situ — не рак, но ее принято рассматривать как самую раннюю стадию рака.

Каковы причины появления раковых клеток?
Почему в теле конкретного человека возникли раковые клетки — вопрос во многом риторический.
Каждая живая клетка функционирует и размножается в соответствии с заложенной в ней генетической информацией. При возникновении определенных мутаций эти тонкие механизмы регуляции сбиваются, и может произойти злокачественное перерождение.
Сложно сказать, что именно привело к таким мутациям в каждом конкретном случае. Современным врачам и ученым известны лишь факторы риска, которые повышают вероятность злокачественного перерождения и развития заболевания. Вот основные из них:
- Неблагоприятная экологическая ситуация.
- Курение.
- Чрезмерное употребление алкоголя.
- Профессиональные вредности, контакт с канцерогенными веществами и различными излучениями на производстве.
- Ожирение, избыточная масса тела.
- Ультрафиолетовое излучение солнца и соляриев.
- Малоподвижный образ жизни.
- Возраст: со временем мутации накапливаются, поэтому вероятность возникновения в организме раковых клеток повышена у пожилых людей.
- Нездоровое питание: преобладание в рационе животных жиров, красного и обработанного мяса.
Ни один из этих факторов не приводит со стопроцентной вероятностью к развитию злокачественной опухоли.
Какие бывают типы генов рака?
Не все мутации одинаково опасны. К раку приводят те, которые возникают в определенных генах:
Онкогены активируют размножение клеток. Злокачественное перерождение происходит, когда они становятся слишком активны. В качестве примера можно привести ген, который кодирует белок HER2. Этот белок-рецептор находится на поверхности клетки и заставляет ее размножаться.
Гены-супрессоры опухолей сдерживают размножение клеток, восстанавливают поврежденную ДНК, вызывают апоптоз — запрограммированную клеточную смерть. Примеры таких генов: BRCA1, BRCA2, TP53 (кодирует белок p53 — «страж генома», который запускает апоптоз в поврежденных клетках).
Мутации, которые приводят к раку, могут быть наследственными (возникают в половых клетках) и соматическими (возникают в клетках тела в течение жизни).

Основные характеристики и строение раковых клеток
Раковые клетки обладают тремя основополагающими характеристиками, за счет которых так опасны онкологические заболевания:
- Способность к бесконтрольному размножению.
- Способность к инвазии — прорастанию в окружающие ткани.
- Способность к метастазированию — распространению в организме и образованию новых очагов в различных органах.
Не всякая опухолевая клетка — раковая. Раком или карциномой называют злокачественные опухоли из эпителиальной ткани, которая выстилает кожу, слизистые оболочки внутренних органов, образует железы. Из соединительной ткани (костной, жировой, мышечной, хрящевой, кровеносных сосудов) развиваются саркомы. Злокачественные заболевания органов кроветворения называют лейкозами. Опухоли из клеток иммунной системы — лимфомы и миеломы.
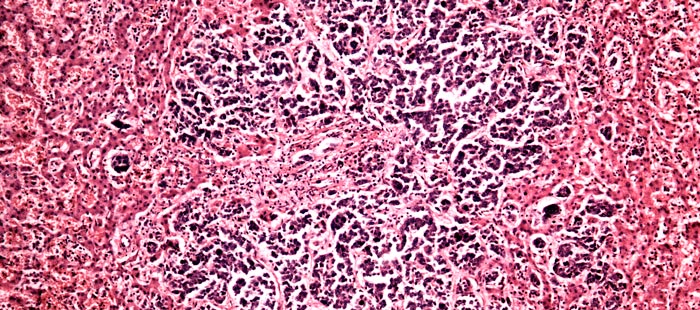
Как выглядят раковые клетки под микроскопом?
Если коротко, то они сильно отличаются от нормальных, тех, что ожидает увидеть патологоанатом, когда рассматривает под микроскопом фрагмент ткани. Раковые клетки имеют более крупные или мелкие размеры, неправильную форму, аномальное ядро. Если нормальные клетки в одной ткани все примерно одинаковых размеров, то раковые зачастую разные. Ядро содержит очень много ДНК, поэтому оно крупнее (его размеры тоже вариабельны), а при окрашивании специальными веществами выглядит более темным.
Из нормальных клеток образуются определенные структуры, например, железы. Раковые клетки располагаются более хаотично. Например, они образуют железы искаженной, неправильной формы или непонятные массы, которые на железы совсем не похожи.

Как развиваются раковые клетки, какие этапы проходят в своем развитии?
Раковые опухоли растут за счет деления клеток, которые входят в их состав. Во время деления злокачественная клетка образует две своих копии, таким образом, рост происходит в геометрической прогрессии. Например, для того чтобы образовалась опухоль размером 1 см, нужно около 30 удвоений. Через 40 удвоений новообразование достигает веса 1 кг, и этот размер считается критическим, смертельным для пациента.
Согласно современным представлениям, за рост злокачественной опухоли отвечают так называемые стволовые опухолевые клетки. Они активно делятся, в то время как другие опухолевые клетки просто существуют. Современные ученые заняты поиском методов лечения, направленных против этих стволовых клеток.
Время удвоения опухолевых клеток бывает разным. Например, при лейкозе это происходит за 4 дня, а при раковых новообразованиях толстой кишки — за 2 года. Проходит много времени, прежде чем опухоль достигнет настолько больших размеров, что станет проявляться какими-либо симптомами. Например, если у онкологического больного появились некоторые жалобы, и после этого он прожил год, вероятно, опухоль в его организме на момент появления жалоб существовала уже около трех лет, просто он об этом не знал.
Пока раковая опухоль небольшая, ей вполне хватает кислорода. Но по мере роста она все сильнее испытывает кислородное голодание — гипоксию. Чтобы обеспечить свои потребности, опухолевые клетки вырабатывают вещества, которые стимулируют образование кровеносных сосудов — ангиогенез.
По мере роста опухоли происходит инвазия — распространение раковых клеток в окружающие ткани. Они вырабатывают ферменты, которые разрушают нормальные клетки.
Некоторые из них отрываются от материнской опухоли, проникают в кровеносные и лимфатические сосуды, образуют в них вторичные очаги — метастазы. В этом самая главная опасность злокачественных опухолей. Именно метастатические очаги становятся причиной гибели многих онкологических пациентов.
Ликвидация раковых клеток: что помогает их уничтожить?
С раковыми клетками можно бороться разными способами. Например, удалить их из организма хирургическим путем. Но это возможно лишь в случаях, если опухоль не успела сильно распространиться в организме. Даже если можно выполнить радикальную операцию, никогда нет стопроцентной гарантии того, что в организме не остались микроскопические опухолевые очаги, которые в будущем станут причиной рецидива. Поэтому зачастую хирургические вмешательства дополняют адъювантной и неоадьювантной терапией.
Другие методы лечения:
- Химиопрепараты обладают разными механизмами действия, но все они сводятся к повреждению и уничтожению быстро размножающихся клеток. В первую очередь, конечно же, раковых, но страдают и некоторые нормальные ткани, из-за этого могут возникать серьезные побочные эффекты.
- Лучевая терапия действует аналогично химиопрепаратам, поражая быстро размножающиеся клетки.
- Таргетные препараты воздействуют на молекулы, которые помогают раковым клеткам быстро размножаться, выживать и защищаться от иммунной системы. Например, существуют блокаторы HER2, о котором речь шла выше, ингибиторы VEGF — вещества, с помощью которого опухолевые клетки «выращивают» для себя кровеносные сосуды.
- Иммунотерапия помогает иммунной системе обнаруживать и уничтожать опухолевые клетки.
В Европейской клинике применяются наиболее современные оригинальные препараты для борьбы с раком. У нас есть возможность провести молекулярно-генетический анализ опухолевой ткани, разобраться, из-за каких мутаций клетки стали злокачественными, и назначить наиболее эффективную персонализированную терапию. Свяжитесь с нами, мы знаем, как помочь.
Источник: www.euroonco.ru